Epikondylitidy lokte patří mezi entezopatie, neboli onemocnění úponů šlach, a jsou v ortopedii častým problémem, který stoupá s věkem. Podle toho, kterou stranu lokte toto bolestivé onemocnění postihuje, rozlišujeme méně častou epikondylitidu ulnární, tzv. oštěpařský, golfový loket, a častější epikondylitidu radiální, tzv. loket tenisový. Již názvy těchto onemocnění prozrazují jejich nejčastější příčinu, a to přetěžování loketního kloubu při sportu. K získání tohoto onemocnění ovšem nemusíte být vrcholovým sportovcem, stačí i některé druhy zaměstnání nebo domácí práce. I přes veškerou léčbu mohou obtíže přetrvávat velmi dlouho (měsíce až roky), a často se proto podílejí na pracovní neschopnosti.
Epikondylitidy lokte postihují asi 2 procenta populace a jsou druhou nejčastější entezopatií, hned po onemocnění svalu musculus supraspinatus ramenního kloubu. Ženy a muži jsou postiženi stejně často.
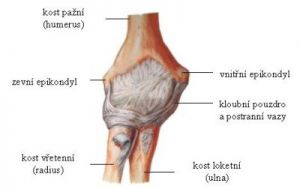
Stavba lokte
V kloubu loketním (articulatio cubiti) se setkávají tři kosti – kost pažní, kost loketní a kost vřetenní. Kloub loketní je proto kloubem složeným ze tří menších kloubů. Je kryt kloubním pouzdrem, které je zpevněno postranními vazy (ligamenta collateralia), krček kosti vřetenní navíc obkružuje vaz ligamentum anulare radii.
Pohyby v kloubu jsou možné ve smyslu ohnutí a natažení, vnitřní a zevní rotace. V okolí kloubu probíhají jednak šlachy svalů paže (např. bicepsu a tricepsu), jednak zde začínají šlachy svalů předloktí, kterých se vznik epikondylitid týká. Těchto předloketních svalů je devatenáct a patří mezi ně hlavně ohybače a natahovače prstů ruky (např. musculus flexor digitorum profundus et superficialis, musculus abductor pollicis longus atd.).
Úpony svalů začínají na dvou hrbolcích pažní kosti, tzv. epikondylech. Rozlišujeme hrbolek zevní a vnitřní, a právě tyto struktury bolí při epikondylitidách, protože na malou plochu se tu upíná velká svalová skupina a snadno se proto přetíží.
Šlachy jsou vazivové koncové části svalu, které sval fixují ke kostem. Jsou velice pevné a jejich funkcí je přenášet sílu ze svalu na kost. Základní stavební jednotkou šlach je kolagen. Šlachy se poškodí buď opakovanou námahou nebo náhlým přetížením. Přitěžujícími okolnostmi je rychlé napětí šlachy bez rozcvičení nebo šikmo vyvíjené násilí, při kterém kolagenní vlákna praskají.
|
Příčiny vzniku epikondylitidy
Hlavním etiologickým faktorem poškození šlach je opakovaná mechanická zátěž, hlavně pokud nastane náhlá změna v zapojení určitých svalových skupin (např. změna sportovního nářadí, vyšší frekvence tréninků). Reakcí na zátěž je potom porucha mikrocirkulace šlachy a zánět (od toho odvozen název epikondylitida) postihující spojení šlachy s kostí, tzv. entezopatie. Pokud uvedené mikrotraumatizace pokračují, šlacha se nestihne regenerovat a nastává degenerace vaziva neboli tendinóza. Stejné změny se mohou rozvinout i po nárazově prováděných činnostech (nahazování omítky, šroubování, utahování matek, rytí, práce s kladivem). V takovém případě mluvíme o epikondylitidě akutní. Pokud trvají obtíže déle než 6 týdnů, mluvíme o epikondylitidě chronické.
Výskyt onemocnění epikondylitidou stoupá s věkem v důsledku postupujících degenerativních změn šlach.
Predisponujícími faktory pro vznik epikondylitid mohou být také osové odchylky končetin, rozdílnost jejich délek, svalová slabost či špatná kloubní pohyblivost. Epikondylitida se může rozvinout i po úrazu dané oblasti.
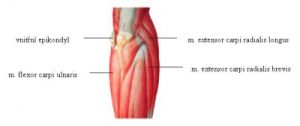
Radiální epikondylitida, neboli tenisový loket, postihuje především hráče tenisu (při špatné technice backhandu), badmintonu, golfu, squashe, stolního tenisu, ale i pracovníky vykonávající opakovaně jednostranné pohyby, jako montéry a elektrikáře. Může se vyskytnout též po příležitostných námahách, např. po umývání oken, práci s myší na počítači a psaní na klávesnici. Dříve bylo toto onemocnění nazýváno „nemocí písařů“. Dochází při něm k poškození šlach natahovačů prstů a zápěstí (musculus extensor carpi radialis brevis a musculus extensor digitorum communis), které probíhají na zadní straně předloktí a upínají se na laterální (zevní) epikondylus kosti pažní.
Ulnární epikondylitida, neboli oštěpařský, golfový loket, je 20krát méně častá a je nejfrekventovanější u hráčů baseballu, golfu, atletů provádějících různé druhy hodů, ale rovněž u tenistů a osob vykonávajících povolání s jednostranným zatěžováním lokte. Největšímu napětí jsou šlachy vystaveny při hodu z nulové rychlosti do vypuštění předmětu a také při tenisovém podání. Postiženými šlachami při ulnární epikondylitidě jsou šlachy svalů ohýbajících zápěstí a prsty, tyto svaly probíhají na předloktí zepředu. K nejvíce postiženým patří musculus flexor carpi radialis a musculus pronator teres.
|
Příznaky epikondylitidy
Bolest vnitřní nebo zevní strany lokte je hlavním příznakem epikondylitidy, označuje se jako tzv. úponová bolest, neboť jsou postiženy svalové úpony. Bolest může být dotyková i pohybová. Často vyzařuje též do ramene, předloktí a prstů. Někdy nastupuje jen při počátku pohybu a při postupující zátěži ustane. Noční klidové bolesti a trnutí prstů obvykle svědčí pro jiné onemocnění (úžinové syndromy atd.).
Při radiální epikondylitidě je dotykově bolestivý zevní epikondyl pažní kosti, bolest způsobuje také natažení zápěstí a prstů či zevní rotace předloktí (obrácení dlaně vzhůru). Pacient drží končetinu v úlevové poloze mírně ohnutou v lokti. Při ulnární epikondylitidě je naopak bolestivý mediální epikondyl pažní kosti, a to jak při dotyku, tak při ohnutí zápěstí a prstů a vnitřní rotaci předloktí.
Dalším příznakem epikondylitidy může být otok jedné strany lokte, zarudnutí a zvýšená teplota oblasti.
Postupující postižení pak omezí pohyblivost. Pacient není schopen zvládat běžné denní úkony, jako např. nošení nákupu, zvedání břemen, později dokonce zvednutí hrnku a čištění zubů. Bolest vyvolávají i pohyby, které normálně nebolí, např. stisk při podání ruky. Pacient proto končetinu podvědomě šetří, dochází ke změně pohybových stereotypů a tím vznikají další obtíže (s krční páteří atd.).
Diagnostika epikondylitid
Velmi důležitou součástí diagnostiky je anamnéza. Otázky směřujeme zejména na podmínky v zaměstnání, sport a jiné záliby. Při postižení šlach, které je způsobeno pouze degenerativními změnami ve vyšším věku, může být ovšem anamnéza negativní. Pro epikondylitidu svědčí bolest vyvolaná zatížením po předchozím klidu a její rychlý ústup v průběhu zátěže.
Při fyzikálním vyšetření je typická bolestivost při palpaci lokte v místě úponů (tzn. bolest epikondylů), bolestivé jsou také určité pohyby, charakteristické buď pro tenisový či oštěpařský loket (bolest zevního lokte během natažení prsteníku proti odporu při radiální epikondylitidě = stress test). Nad kloubem může být viditelný i hmatný otok šlachových obalů.
Dalším krokem je vyšetření pomocí zobrazovacích metod. RTG lokte zobrazí kalcifikace, osifikace či ostruhy. Ultrazvukové vyšetření odhalí vedle degenerativních změn také otok, ruptury a rozšíření šlach. Nejdokonalejším vyšetřením šlach je nyní magnetická rezonance, která umožňuje stanovit správnou diagnózu.
Od epikondylitid je nutné odlišit revmatická onemocnění, úžinové syndromy, onemocnění nervů – neuropatie (nervus ulnaris a nervus radialis) a především velmi časté degenerativní změny krční páteře a z toho vyplývající postižení nervů, které z ní vycházejí.
Léčba epikondylitidy
Léčba epikondylitid je zdlouhavá, může trvat i několik měsíců. Proto je nutná dobrá spolupráce pacienta.
1. Konzervativní léčba
Základem konzervativní léčby epikondylitidy je klidový režim nebo alespoň zmírnění mechanického přetížení, které bolestivost způsobuje. Toho lze dosáhnout např. změnou pracovního zařazení či u sportovců jinou technikou tréninků. Aplikace ortézy během zátěže stabilizuje kloub a šetří šlachy. Výhodné je použít při zátěži tzv. epikondylární pásky. Sval se touto páskou stáhne těsně pod úponem a při zátěži se o tuto pásku opře. Tím na ni přenese část napětí, a odlehčí tak svému úponu.
Během akutního průběhu bolestivost velmi dobře snižuje ledování lokte. Někdy se ordinuje sádrová dlaha, která je ovšem používána jen u velmi bolestivých postižení. Končetinu lze znehybnit též jen šátkovým závěsem. Nedoporučuje se však dlouhodobé znehybnění lokte, protože potom se šlacha hůře hojí a sval může dokonce atrofovat.
Důležitá je rehabilitace. Cvičení by mělo začít již po 2 týdnech od počátku obtíží. Koriguje se tím kloubní ohebnost, sníží se napětí svalu i šlach, obnoví se svalová síla a zvýší se odolnost šlachy vůči napětí. Cvičení také urychluje hojení. Rehabilitace pokračuje tak dlouho, dokud nezmizí bolestivé příznaky během zátěže, standardně potom asi 6 týdnů každý den. S pokračujícím cvičením se zvyšuje zátěž. Musí se ale také dodržovat pauzy mezi cvičením jako prevence únavy svalstva, obvykle každý 3. den.
Cvičení se provádí jednak strečinkové (protahování svalů a šlach), jednak excentrické, které vyvíjí ve šlaše mnohem větší napětí. Po zátěži loket ledujeme asi 5 – 10 min, zmenšuje se tím otok a bolestivost. Musíme zdůraznit, že běžné sportování během rehabilitace, pokud nevyvolává bolest, je povoleno.
K léčbě epikondylitid se používá i široká škála fyzikálních metod, jako ultrazvuk, elektroterapie, kryoterapie, termoterapie, magnetoterapie či laser. Nejnověji vykazuje velmi dobré výsledky léčba rázovou vlnou, která je založena na principu mechanického působení elektrohydraulických vln. Ty zlepšují prokrvení tkáně a rozruší případné kalcifikace. Léčba je však drahá a pojišťovny ji zatím nehradí.
Z léků se aplikují nesteroidní antiflogistika (ibuprofen, diklofenak), a to jak celkově (perorálně), tak lokálně (ve formě mastí a gelů). Jde však o léčbu kauzální, tzn. neřeší příčinu, ale odstraňuje jen symptomy. Uleví proto od bolesti a otoků, je účinná ovšem pouze ze začátku problémů. Léky se podávají obvykle 10 – 14 dnů, aby se minimalizovala možnost vzniku nežádoucích účinků (trávicí obtíže, alergické reakce). Po krátké přestávce lze užívání opět zopakovat.
Pokud tato léčba nepomůže, dalším krokem je lokální aplikace kortikoidů s lokálním anestetikem, tzv. obstřiky. Kortikoidy zabraňují zánětlivé reakci a mají výborný krátkodobý efekt. U tenisového lokte se aplikují k začátku musculus extensor carpi radialis brevis. Aplikují se max. 2 – 3 dávky do stejného místa a léčbu lze opakovat nejdříve za 6 týdnů až 3 měsíce. Důvodem je riziko atrofie šlachy a její ruptura. Po obstřiku se doporučuje znehybnění, nejlépe pomocí sádrové dlahy.
Léčba může zahrnovat i speciální masážní techniky, masíruje se především úpon a sval z něj pokračující. Konzervativní léčba bývá často úspěšná a postačující. U oštěpařského lokte ovšem trvá o něco déle.
2. Operační léčba
K tomuto druhu léčby epikondylitidy jsou indikováni pacienti po dlouhodobé neúspěšné konzervativní léčbě (jako hranice se udává 6 měsíců) nebo při výskytu recidiv, a ty jsou běžné až v 50 procentech epikondylitid.
Anestézie
Pacient je během operace v celkové anestézii, tzn. anestetikum působí centrálně (mozek + mícha) a vyřadí veškeré čití i vědomí. Po domluvě se dá zákrok provést i ambulantně v anestézii lokální (místní), která je méně zatěžující a působí pouze na periferní nervy:
infiltrační místní anestézie – anestetikum infiltruje tkáň přímo v místě operačního zákroku. Jde o jediný vpich do oblasti lokte s následným pomalým vstřikováním anestetika do tkáně. Pacient v této chvíli může cítit nepříjemné pálení a tlak. Nejpozději do 5 minut je oblast znecitlivěna a teprve potom operatér začíná zákrok.
svodná místní anestézie – anestetikum se zavede cíleně k nervu či nervové pleteni, která inervuje operovanou oblast.
Průběh operace epikondylitidy
Operací tenisového lokte existuje celá řada a odstraňují obtíže různým mechanismem. Mohou snižovat napětí šlachy uvolněním aponeurózy (dle Hohmanna) nebo se jedná o výkony uvnitř kloubu, kdy se vyřízne synoviální řasa a vazy (dle Boyda), neboť právě tyto struktury jsou podle některých autorů zdrojem bolesti. Dále je možné operativně prodloužit sval m. extensor carpi radialis brevis (dle Gardena) nebo lze také poškozenou šlachu tohoto svalu vyříznout u epikondylu a napojit ji níže. Tento posledně jmenovaný druh zákroku se nazývá operace dle Nirschla: Pacient se uvede do anestézie a loket se vydezinfikuje. Z drobného řezu na zevní straně lokte se operatér šetrnou preparací dostane ke kloubním strukturám a svalovým úponům. Poté se degenerativně změněná část šlachy musculus extensor carpi radialis brevis vyřízne a dokonce je dlátkem oddělena i lamela kosti, ke které se zničené části šlachy upínala. Poškozenou šlachu rozeznáme od zdravé na první pohled: není bílá, ale šedá či žlutá a měkčí konzistence. Pokud je třeba, odstraníme i část šlachy m. extensor digitorum communis a m. extensor carpi radialis longus. Odkrytá oblast epikondylu pažní kosti je poté upravena různými návrty a denervuje se (odstraní se nervové zásobení, tím pádem už nemůže bolet). Nakonec se reinzeruje a přišije zbytek musculus extensor carpi radialis brevis pomocí vstřebatelných stehů a zašije se také podkoží a kůže rány.
Naprosto stejný postup se užívá při operacích lokte oštěpařského, jen s tím rozdílem, že je otevřen loket v oblasti vnitřního epikondylu a jsou odstraněny poškozené šlachy ohybačů a m. pronator teres. Zákrok trvá asi 30 min a doba hospitalizace se pohybuje kolem 3 dnů, pokud se nevyskytnou komplikace. Výsledky této operace jsou velmi úspěšné a operace je pozitivně hodnocena samotnými pacienty.
Po operaci
Po zákroku se přikládá fixace při ohnutí lokte do pravého úhlu asi na 10 – 14 dnů. Stehy se odstraňují za 7 - 10 dnů od operace. Rána na lokti se převazuje první nebo druhý den po operaci, dále jak uzná ošetřující chirurg za vhodné. Po zákroku se také běžně podávají léky proti bolesti a otoku.
Po sejmutí sádry začínáme končetinu rozcvičovat, snažíme se zvýšit rozsah pohybů v lokti a již po 3 týdnech pokračujeme se stejným cvičením, které se provádí jako konzervativní léčba před operací. Po 3 – 4 měsících by již měl pacient být schopen plné zátěže a může se vrátit ke sportovní aktivitě. Pracovní neschopnost po zákroku je obvykle 2 měsíce. Jizvu po operaci můžeme jemně masírovat a také promašťovat (např. Indulonou) pro lepší výsledný kosmetický efekt.
Komplikace operace
Operace epikondylitid jsou relativně bezpečné. Ve výjimečných případech může dojít k poškození některého ze svalů a šlach v okolí lokte s následnou poruchou hybnosti. Vzácně se mohou v průběhu operace epikondylitidy porušit nervově – cévní svazky, které podél kloubu probíhají, výsledkem čehož je obrna končetiny a krvácení. Jelikož je operace v 97% úspěšná, k výskytu recidiv téměř nedochází.
Mohou nastat i nespecifické komplikace jako u kteréhokoliv jiného operačního výkonu: krvácení z rány, alergie na anestetikum, desinfekci, či obvazový materiál, špatné hojení rány, infekce rány, tvorba hypertrofických a keloidních jizev.
Prevence vzniku epikondylitidy
Nejdůležitější je vyhýbat se jednostranným přetěžujícím činnostem, které obtíže provokují. Při sportu potom zajistit odborně vedený trénink a kvalitní vybavení. Před sportováním svaly poctivě procvičíme, po jeho skončení je nutná relaxace a také protažení svalů, aby se regenerovaly. Pokud se přetěžování nelze vyhnout, např. v zaměstnání, preventivně bychom měli používat epikondylární pásky. Snažíme se také vyvarovat jednorázové náhlé námaze (rytí na zahradě, umývání oken). Nevylučuje se ani účinnost některých potravinových doplňků (Chondrosulf) a enzymových preparátů (Wobenzym).
Je důležité zachytit onemocnění v počátku a začít s léčbou co nejdříve, jinak epikondylitida přejde z akutního do chronického onemocnění a svaly předloktí mohou atrofovat!
Aktualizováno: 6.9.2008
 Spokojený/á
Spokojený/á 